Vivir con MCG
Causas de la hiperglucemia durante el día
Este artículo ayuda a identificar y comprender por qué puede producirse una hiperglucemia durante el día, antes y después de las comidas, y ofrece consejos para actuar cuando se presenta.
Vivir con MCG
Este artículo ayuda a identificar y comprender por qué puede producirse una hiperglucemia durante el día, antes y después de las comidas, y ofrece consejos para actuar cuando se presenta.

Los niveles de glucosa alta representan un factor estresante y a menudo difícil de comprender. El aumento de los niveles de glucosa no está provocado únicamente por la ingesta de carbohidratos a través de la comida y la bebida. Si esto fuera así, el control de la glucosa sería un cálculo matemático que podríamos compensar con precisión.
La situación se complica por el hecho de que el cuerpo suele almacenar carbohidratos en los músculos, los riñones y el hígado en forma de glucógeno, el cual está listo para liberarse a la sangre cuando sea necesario. Generalmente, resulta imposible saber cuándo el cuerpo va a liberar glucosa de estas reservas, y por eso es tan difícil mantener los niveles de glucosa dentro del intervalo ideal en todo momento.
Existen muchos motivos y explicaciones para los valores de glucosa alta (hiperglucemia, también llamada “hiper”) durante el día. Si buscas las posibles causas compatibles, debes diferenciar entre los valores antes y después de comer para facilitar el análisis.
Si tus valores de glucosa son habitualmente altos incluso antes de comer, es posible que estés utilizando muy poca insulina basal, sobre todo si se puede descartar una comida anterior como la causa de los altos valores. La insulina basal es necesaria para compensar la liberación continua de glucosa del hígado y los riñones, lo que garantiza el abastecimiento energético del organismo entre las comidas.
Existen diversos factores que pueden hacer que las necesidades de insulina varíen a lo largo del tiempo, por lo que es importante comprobar de vez en cuando la necesidad de insulina basal si tienes valores altos.
A veces, tus necesidades de insulina pueden cambiar temporalmente como consecuencia de factores como el estrés, las infecciones, la fiebre, las alergias, el ciclo menstrual femenino o el tratamiento con cortisona, entre otros. Sin embargo, también puede producirse un aumento de las necesidades de insulina basal de forma paulatina, por ejemplo, al aumentar de peso, al envejecer o al sufrir cambios hormonales, como sucede en la menopausia.
💡Sin un sistema de MCG, tendrías que saltarte comidas y medir la glucemia cada hora para detectar un aporte insuficiente de insulina basal. Con una solución de MCG, en cambio, obtendrás mediciones continuas de la glucosa y tanto tú como tu equipo de diabetes podréis disponer de datos suficientes para detectar si el aporte de insulina basal es insuficiente. Si observas que tus valores son altos antes de comer o que tu valor de glucosa aumenta incluso si no consumes carbohidratos, consulta a tu equipo de diabetes para determinar si necesitas ajustar la terapia.
En ocasiones somos muy conscientes de nuestro estrés, pero otras veces podemos estar estresados sin darnos realmente cuenta. Cuando estamos estresados o sometidos a una fuerte tensión mental, nuestro cerebro necesita hasta un 30 % más de energía y nuestro organismo libera hormonas del estrés como la adrenalina, la noradrenalina y el cortisol y, posteriormente, también glucagón. Estas hormonas contribuyen a garantizar el aporte de glucosa al organismo reduciendo nuestra sensibilidad al efecto de la insulina y provocando que el hígado y los riñones liberen más glucosa a la sangre. Esta liberación endógena de glucosa (es decir, por el propio organismo) puede observarse como fluctuaciones de la glucosa especialmente pronunciadas en el gráfico de tendencia de la MCG, con aumentos de hasta 60 mg/dL en 20 minutos.1 En casos de estrés agudo, los gráficos de la MCG muestran un aumento de los valores de glucosa en paralelo con el estrés.
💡Piensa en cómo puedes reducir o evitar los factores de estrés. Si el estrés te afecta durante un periodo prolongado, habla con tu equipo de diabetes para saber si puedes ajustar la dosis de insulina de acuerdo con el aumento de tus necesidades cuando estás estresado y cómo hacerlo. Ten en cuenta que los niveles de glucosa se elevan temporalmente únicamente debido a la liberación de glucosa por parte del hígado. En cuanto el hígado repone sus depósitos de glucosa, los valores vuelven a descender. Además, la insulina mejorará su efecto cuando se disipen las hormonas del estrés.
Cuando se padece una enfermedad infecciosa que implica fiebre y malestar general, el organismo libera más hormonas del estrés de lo habitual. Hormonas como el cortisol, la adrenalina, la noradrenalina, la hormona del crecimiento y el glucagón provocan un aumento brusco del nivel de glucosa. Este aumento se traduce en una mayor necesidad de insulina. Cuando tienes más de 38 °C, la necesidad de insulina suele aumentar en un 25 %, y si la fiebre es superior a 39 °C, puede aumentar incluso en más de un 50 % en comparación con la necesidad previa a la enfermedad.2 Sin embargo, las personas con fiebre alta suelen experimentar una pérdida de apetito (con la posible reducción de ingesta de carbohidratos) y, por lo tanto, necesitan menos insulina a la hora de comer.
No solo las infecciones febriles aumentan las necesidades de insulina. Las infecciones supuestamente silenciosas como la gingivitis (encías inflamadas) también pueden tener este efecto. Si te sangran las encías con regularidad, consulta a tu dentista para averiguar si padeces periodontitis (enfermedad de las encías). El tratamiento de esta dolencia suele mejorar también los valores de glucosa.4
💡El sistema de MCG resulta extremadamente útil cuando estás enfermo porque te permite controlar atentamente los cambios en tus valores de glucosa. La bibliografía médica sugiere que, los días que estás muy enfermo, incluso se pueden tolerar valores superiores a 160 mg/dL.2 Para controlar la enfermedad, es necesario revisar los niveles de glucosa y corregirlos con insulina de acción corta cuando sea necesario. Si la insulina administrada no es suficiente, podrías correr el riesgo de que tu organismo produjera demasiadas cetonas, lo que aumentaría el riesgo de desarrollar una enfermedad grave conocida como cetoacidosis diabética. Para controlar este riesgo, se recomienda medir las cetonas cada 4 o 6 horas.3 Para obtener más información, consulta el artículo “Comprender la cetoacidosis diabética (CAD) y el síndrome hiperglucémico hiperosmolar (SHH)”.
Algunas mujeres observan que su ciclo menstrual afecta a sus valores de glucosa cada mes. Los estrógenos y la progesterona, cuyos niveles se incrementan en los días previos a la menstruación, aumentan la resistencia del organismo a la insulina. Esta resistencia puede provocar un aumento de los valores de glucosa y una mayor necesidad de insulina. La necesidad de insulina vuelve a disminuir en los primeros días de la menstruación, a medida que descienden los niveles hormonales.
💡Si sospechas que existe una relación entre tu ciclo menstrual y unos valores altos de glucosa, revisa con más detalle tus valores de glucosa entre 1 y 3 días antes de la menstruación y administra un poco de insulina de corrección para los valores elevados. En los primeros días de la menstruación, cuando las necesidades de insulina pueden disminuir un poco, quizás sea conveniente reducir ligeramente la insulina de las comidas.
Si registras repetidamente valores de glucosa alta después de la misma comida, es posible que la relación de carbohidratos/insulina sea demasiado baja. Si tu ritmo de comidas es regular y comes a horas similares cada día, es sencillo identificar valores de glucosa alta regulares en el perfil glucémico ambulatorio (AGP) después de una comida concreta. Para obtener más información, consulta el apartado “Interpretar y utilizar el informe AGP”.
💡Con una dosis óptima de insulina antes de comer, el aumento de los valores de glucosa después de la comida debería estar en consonancia con el efecto de la insulina que se produce.
Puedes utilizar tu gráfico de MCG para comprobar si estas afirmaciones se cumplen regularmente en tu caso:

Calcular la cantidad de carbohidratos que contiene una comida puede resultar difícil. Incluso con mucha práctica y experiencia, puedes equivocarte al comer un plato nuevo o un alimento que contenga ingredientes desconocidos. Las consecuencias del error de cálculo son evidentes. Si calculas una cantidad de carbohidratos demasiado baja, posiblemente por miedo a una hipoglucemia, te inyectarás muy poca insulina y acabarás con un valor de glucosa demasiado alto después de comer. Un sistema de MCG te permite controlar fácilmente los cambios en tus valores después de comer y detectar si has calculado mal la cantidad.
💡Siempre merece la pena revisar con detalle algunas veces las cantidades de carbohidratos. Si comes en casa, pesa el tamaño de las raciones de vez en cuando y consulta las cantidades de carbohidratos en las tablas, aplicaciones o sitios web adecuados. En el caso de alimentos procesados, comprueba la cantidad de carbohidratos en la información nutricional. ¡El esfuerzo merece la pena!
Otro motivo frecuente de valores altos después de comer es olvidar la inyección antes de la comida. Si esto te sucede de vez en cuando, no eres el único. Ocurre más a menudo de lo que parece. Si después de comer te das cuenta de que todavía tienes que inyectarte, o si generalmente solo te inyectas después de comer, lo habitual es que sigas teniendo valores de glucosa alta porque existe una diferencia de tiempo entre la ingesta de carbohidratos y el efecto de la insulina.
💡Podrías tener a mano un bolígrafo de insulina o programar una alarma en el teléfono que te recuerde que tienes que inyectarte antes de comer.
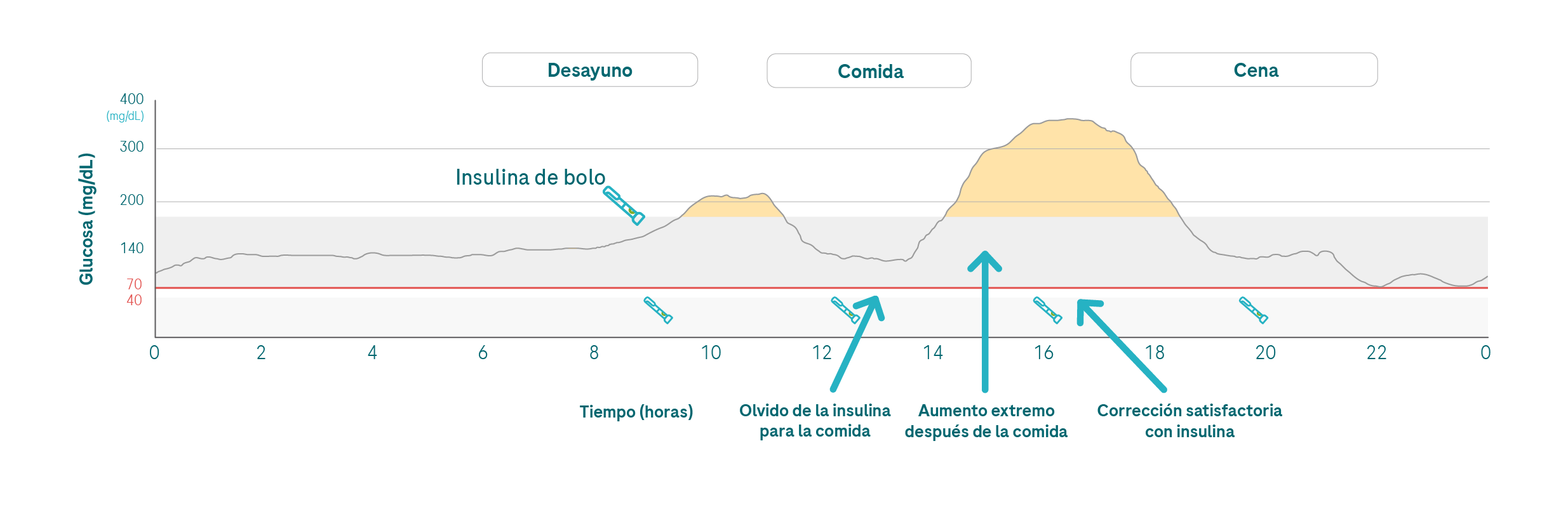
El intervalo entre inyección y comida es el tiempo que transcurre entre la inyección de la insulina de la comida y el inicio de la comida. Con las insulinas regulares, que solían ser los únicos tipos de insulina disponibles, tenía que respetarse estrictamente el intervalo entre inyección y comida. En la actualidad, con los análogos de insulina de acción corta que se utilizan a menudo, se creyó durante mucho tiempo que el intervalo entre inyección y comida ya no era necesario. Sin embargo, si revisas más detenidamente tu gráfico de MCG, observarás que, a pesar de utilizar un análogo de insulina de acción corta, tu nivel de glucosa puede dispararse después de comer.
Puedes utilizar la solución de MCG para ver exactamente la rapidez y el aumento de tu valor de glucosa. Naturalmente, esto también depende del tipo de alimento. Especialmente se espera un aumento rápido cuando se consumen azúcar y carbohidratos de digestión rápida sin una gran cantidad de grasas y proteínas.
💡La necesidad o no de aplicar el intervalo entre inyección y comida y su duración depende de los siguientes factores:
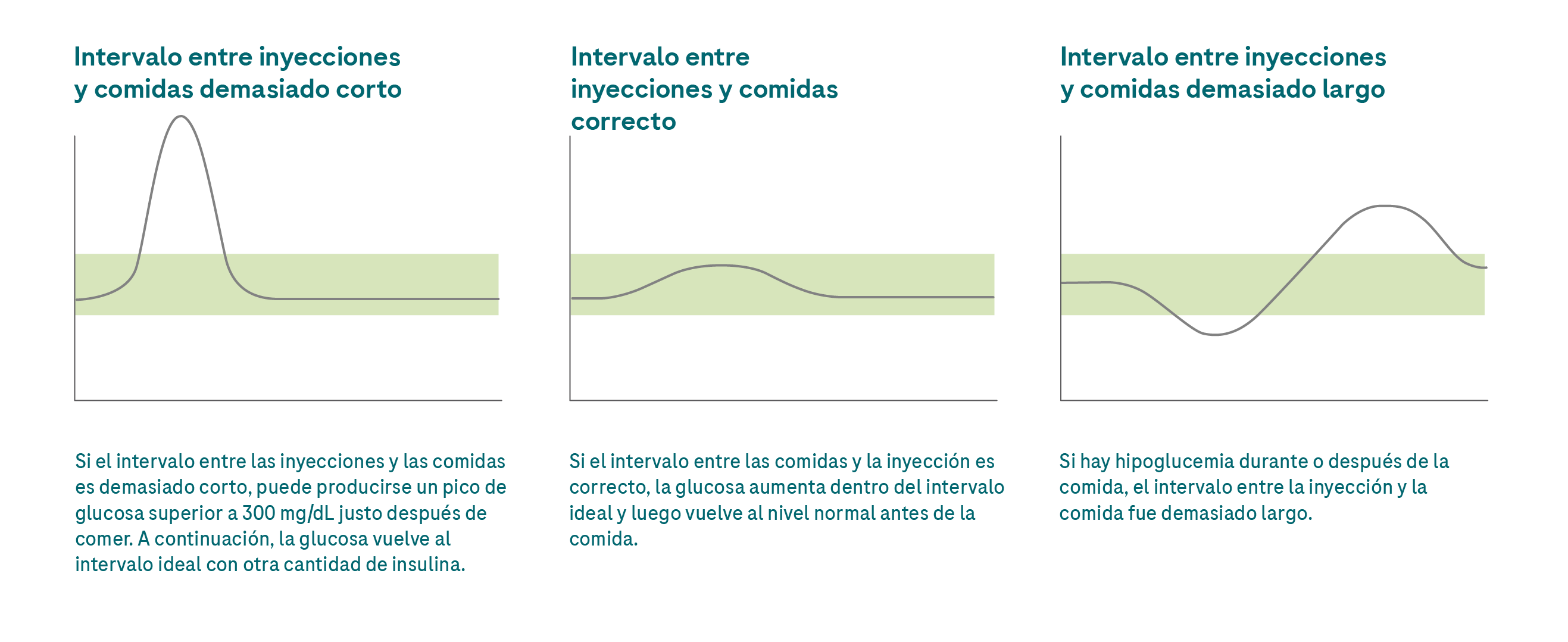
Aspecto de distintos intervalos entre inyección y comida suponiendo que la cantidad de insulina es correcta y que ha desaparecido el efecto de la insulina del bolo administrado anteriormente.
Todos hemos picoteado algo rápido entre horas o hemos disfrutado de un delicioso capricho nocturno en el sofá alguna vez. A menudo, las personas se olvidan de compensar con insulina estos pequeños tentempiés, normalmente ricos en carbohidratos, y por eso no se inyectan nada, se inyectan solo después de un tiempo o intentan utilizar insulina de corrección más tarde.
💡De hecho, el ejercicio puede compensar algún que otro picoteo sin necesidad de insulina. Sin embargo, durante los periodos de inactividad, como cuando se está sentado frente al ordenador o la televisión, se necesita insulina adicional a la hora de comer, incluso para pequeños tentempiés, sobre todo si el organismo ya no produce insulina por sí mismo.
Cuando se utiliza la solución de MCG, estos aumentos son fáciles de detectar.
Si estás intentando perder un poco de peso, deberías intentar eliminar los tentempiés entre comidas, especialmente si contienen carbohidratos.
Por costumbre, muchas personas con diabetes tienen lugares preferidos donde inyectarse la insulina y no los cambian a menudo. El hecho de utilizar las mismas zonas de la piel reiteradamente y reutilizar la aguja puede alterar el tejido. Esto también se aplica a los usuarios de sistemas de infusión de insulina que siempre introducen el set de infusión en el mismo sitio. Estos hábitos pueden causar un endurecimiento palpable y, en algunos casos, un engrosamiento visible, denominado lipohipertrofia. Al inyectar insulina en una lipohipertrofia, la concentración de insulina en sangre puede reducirse una tercera parte en comparación con las inyecciones en tejido sano. Los picos del valor de glucosa después de comer son entonces mucho más pronunciados. 4
💡Palpa los sitios de inyección para comprobar si hay hinchazón gomosa o endurecimiento no visible. Evita estos lugares hasta que el tejido vuelva a la normalidad, lo que puede llevar de meses a años. Al cambiar a otros sitios de inyección, puede ser necesario reducir la dosis de insulina. Consulta este tema con tu equipo de diabetes.
La mejor estrategia para evitar la lipohipertrofia es:

Inyección en lipohipertrofia en el abdomen.
[1] Thomas, Andreas et al. (2019). CGM interpretieren: Grundlagen, Technologie, Charakteristik und Konsequenzen des kontinuierlichen Glukosemonitorings (CGM) (2. Aufl.). Mainz
[2] Danne, Thomas et al. (2015). Diabetes bei Kindern und Jugendlichen (7. Aufl.). Heidelberg
[3] American Diabetes Association. Diabetes & DKA (Ketoacidosis). Retrieved November 8, 2022, from https://diabetes.org/diabetes/dka-ketoacidosis-ketones
[4] Baeza M, Morales A, Cisterna C, Cavalla F, Jara G, Isamitt Y, Pino P, Gamonal J. Effect of periodontal treatment in patients with periodontitis and diabetes: systematic review and meta-analysis. J Appl Oral Sci. 2020 Jan 10;28:e20190248. doi: 10.1590/1678-7757-2019-0248. PMID: 31939522; PMCID: PMC6919200.
[5]American Diabetes Association, 6. Glycemic Targets: Standards of Care in Diabetes—2023. Diabetes Care 1 January 2023; 46 (Supplement_1): S97–S110. https://doi.org/10.2337/dc23-S006
[6] Famulla S, Hövelmann U, Fischer A, Coester HV, Hermanski L, Kaltheuner M, Kaltheuner L, Heinemann L, Heise T, Hirsch L. Insulin Injection Into Lipohypertrophic Tissue: Blunted and More Variable Insulin Absorption and Action and Impaired Postprandial Glucose Control. Diabetes Care. 2016 Sep;39(9):1486-92. doi: 10.2337/dc16-0610. Epub 2016 Jul 13. PMID: 27411698.